Varón con antecedente de HIV con abdomen agudo
Gentiletti Marcia María

Zoloff Michoff Maria Paula
Sin foto
Enfermedad actual:
Paciente masculino de 49 años consulta por cuadro de 24 horas de evolucion caracterizado por dolor abdominal epigástrico con irradiación a hemiabdomen izquierdo, de intensidad 10/10, de tipo punzante, continuo, de inicio súbito, que mejoraba con inclinación del torso hacia adelante y empeoraba con la inspiración profunda; asociado a vómitos al inicio con características alimenticias y luego biliosos.
Al interrogatorio dirigido, niega fiebre, diarrea y otra sintomatología.
Antecedentes personales:
- Enfermedades del adulto:
- HIV diagnosticado en Junio de 2018, en tratamiento irregular.
- Tuberculosis pulmonar en 2018 completó tratamiento.
- Internaciones previas:
- 2022: Cursó internacion durante 24 hs en Hospital Provincial del Centenario por dolor abdominal con evidencia ileocolitis con adenopatías mesentéricas, asociada a hepatoesplenomegalia leve en tomografía, con tratamiento expectante y controles por ambulatorio.
- Antecedentes Traumáticos: Niega.
- Antecedentes Quirúrgicos: Niega.
- Antecedentes Alérgicos: Niega.
- Medicación habitual: TARV (dolutegravir 50 mg/lamivudina 300mg/tenofovir 300 mg) 1 comprimido/día.
- Vacunación: Sars-Cov-2 2 dosis.
- Hábitos tóxicos: etilista de 2 vasos de vino diarios, último consumo hace 24hs.
Antecedentes familiares:
Padre: niega.
Madre: niega.
Hermanas/os: niega.
Examen físico:
- Impresión general: Buen estado general.
- Signos vitales: TA 120/75 mmHg, FC 120 lpm, FR 20 rpm, T° 38.5ºC, SatO2 97% (0.21)
- Piel: sin alteraciones pigmentarias, sin cicatrices.
- Cabeza: Ojos: conjuntivas rosadas, escleras blancas. Movimientos oculares no dolorosos. Fosas nasales: permeables sin secreciones ni epistaxis. Puntos sinusales negativos. Cavidad bucal: mucosas húmedas. Lengua central sin lesiones.
- Cuello: cilíndrico, simétrico, no se palpan adenopatías ni tiroides. Sin ingurgitación yugular. Pulsos carotídeos simétricos, sin soplos.
- Tronco: diámetro anteroposterior normal, sin cicatrices. Mamas: no evaluadas. Columna: sonora, indolora. Puño-percusión: negativa bilateral.
- Aparato Respiratorio: respiración superficial, costo abdominal, sin utilización de músculos accesorios, reclutamiento abdominal, tiraje intercostal/supraclavicular, ni aleteo nasal. Expansión de bases y vértices conservada. Excursión de bases conservadas. Sonoridad conservada. Murmullo vesicular conservado, sin ruidos agregados.
- Aparato Cardiovascular: ritmo cardíaco regular, ruidos cardíacos normofonéticos, sin soplos ni R3/R4.
- Abdomen: abdomen plano, sin estigmas de circulación colateral ni cicatrices. Abdomen con defensa generalizada, doloroso, dificultosa valoración por intenso dolor.
- Neurológico: Vigil, orientado en tiempo, espacio y persona. Lenguaje: nomina y repite. Comprende: comandos y órdenes complejas. Pupilas: isocóricas reactivas y simétricas. Movimientos oculares externos: completos. Pares craneales: impresionan conservados. Reflejos osteotendinosos: positivos en los miembros evaluados. Sensibilidad: táctil superficial conservada. Coordinación: sin alteraciones. Respuesta plantar: indiferente bilateral. Hoffman: negativo bilateral. Marcha: conservada. Sin signos meníngeos.
- Extremidades: Superiores: Tono, trofismo y movilidad conservados. Pulsos conservados. Sin edema ni adenopatías. Inferiores: Tono, trofismo y movilidad conservados. Homans y Ollows negativos. Sin edemas ni adenopatías.
- Región Perineal y Genital: no evaluado.
Exámenes Complementarios:
| Laboratorio: | Día 0 | Día 1 | Día 2 | Día 3 | Día 4 |
| Hemoglobina (g/dL) | 14.8 | 16.1 | 16.5 | 14.7 | 12.3 |
| Hematocrito (%) | 43 | 45 | 46 | 40 | 33 |
| VCM (fl) | 92.2 | 91 | 89.7 | 88.4 | 87.1 |
| HCM (pg) | 31.9 | 32 | 32.5 | 32.2 | 32.3 |
| Glóbulos blancos (/mm) | 14850 | 2560 | 8930 | 9570 | 8240 |
| Neutrófilos (%) | - | 62 | 91 | 95 | 86 |
| Eosinófilos (%) | - | 0 | 0 | 0 | 0 |
| Basófilos (%) | - | 0 | 0 | 0 | 1 |
| Linfocitos (%) | - | 23 | 6 | 2 | 4 |
| Monocitos (%) | - | 14 | 2 | 2 | 8 |
| Plaquetas (/mm) | 149.000 | 136.000 | 158.000 | 186.000 | 108.000 |
| Glicemia (mg/dl) | 139 | 98 | 108 | 158 | 88 |
| Urea (mg/dl) | 16 | 47 | 70 | 112 | 161 |
| Creatinina (mg/dl) | 0.87 | 1.95 | 2.17 | 3.79 | 5.58 |
| Sodio (mEq/l) | 134 | 135 | 131 | 135 | 136 |
| Potasio (mEq/I) | 4.09 | 4.26 | 4.30 | 3.94 | 3.57 |
| Cloro (mEq/l) | 96 | 97 | 94 | 94 | 96 |
| Calcio (mg/dL) | - | 8.2 | 7.8 | 7.7 | 8 |
| Fósforo (mg/dL) | - | 1.7 | 4.2 | 4 | 3.7 |
| Magnesio (mg/dL) | - | 1.2 | 1.3 | 2.4 | 2.7 |
| pH | - | 7.31 | 7.33 | 7.38 | 7.34 |
| pCO2 (mmHg) | - | 38 | 33.6 | 33.5 | 41.4 |
| pO2 (mmHg) | - | 41 | 92.7 | 52.7 | 41.6 |
| Exceso de base (mmol/L) | - | -6.8 | -6.9 | -4.7 | -3.7 |
| HCO3 (mmol/L) | - | 18.8 | 17.3 | 20.5 | 21.9 |
| SatO2 (%) | - | 74 | 96.2 | 87.9 | 64.1 |
| Ácido láctico (mmol/L) | - | 8.25 | 3.84 | 3.90 | 1.47 |
| Bilirrubina total (mg/dL) | 0.66 | 1.58 | 2.48 | 4.74 | 5.16 |
| TGO (UI/L) | 32 | 28 | - | 55 | - |
| TGP (UI/L) | 22 | 18 | - | 31 | - |
| FAL (UI/L) | 78 | 42 | - | 73
| - |
| GGT (UI/L) | 124 | 104 | - | 56 | - |
| Colinesterasa sérica (UI/L) | - | - | 4901 | - | - |
| Amilasa (UI/L) | 99 | 41 | 32 | - | - |
| Albúmina (g/dL) | - | 3.4 | - | 2.6 | - |
| CPK (UI/L) | - | 165 | 267 | - | - |
| LDH (UI/L) | - | 192 | 402 | - | - |
| VES (mm/1° hora) | 25 | 21 | - | - | - |
| PCR (mg/L) | 26.4 | 298 | - | - | - |
| TP (seg) | 14 | 16.4 | 20.2 | - | - |
| KPTT (seg) | 24 | 44 | 33 | - | - |
- Orina completa (Día 0): color pardo, aspecto límpido, densidad 1023, ph 7. Proteinuria 2+. Glucosuria no detectable. Cetonuria 1+. Pigmentos biliares 1+. Urobilinas 2+. Hemoglobinuria 1+. Hematíes 3-4 x campo de 400X. Leucocitos 4-5 x campo de 400X. Piocitos no se observan. Células epiteliales 6-7 x campo de 400X. Cilindros no se observan. Observaciones mucus.
- Electrocardiograma 12 derivaciones (Día 1): taquicardia sinusal, sin signos de isquemia aguda, ni arritmias.
- Radiografía de tórax frente/perfil (Día 1): centrada, índice cardiotorácico conservado, senos costofrénicos libres, radioopacidad heterogenea bilateral.
- Radiografía de abdomen (Día 1): sin signos de neumoperitoneo ni niveles hidroaereos.
- Ecografía abdominal (Día 1): HIGADO: forma y ecoestructura conservada. Tamaño aumentado, mide 18.5 cm. Sin lesiones netas en los segmentos visualizados. VESICULA: paredes finas, contenido líquido homogéneo. Alitiásica. VÍA BILIAR: de calibre conservado. PÁNCREAS: parcialmente visualizado. No se visualiza dilatación del Conducto de Wirsung. BAZO: se observa esplenomegalia, mide 145 mm, de parénquima homogéneo. RIÑON DERECHO: situación normal, tamaño normal, morfología normal. Vía excretora de calibre conservado. No se observan imágenes de litiasis. RIÑON IZQUIERDO: situación normal, tamaño normal, morfología normal. Vía excretora de calibre conservado. No se observan imágenes de litiasis. Nota: se observa estómago con paredes marcadamente engrosadas.
- Citofisicoquímico de líquido abdominal (Día 1): amarillo turbio, sobrenadante amarillo opalescente con abundante sedimento blanquecino postcentrifugacion, glucosa 0.30 g/l, proteínas 64.9 g/l, albumina 34.1 g/l, LDH 2577 UI/l, rivalta negativo, colesterol total 54 mg/dl, TAG 30 mg/dl, pseudocolinesterasa 4985 UI/l, amilasa 51 UI/I, no se informa recuento de elementos por ser liquido de coleccion abdominal, observaciones: campo cubierto de leucocitos, abundantes piocitos, aislados hematies, regular cantidad de germenes.
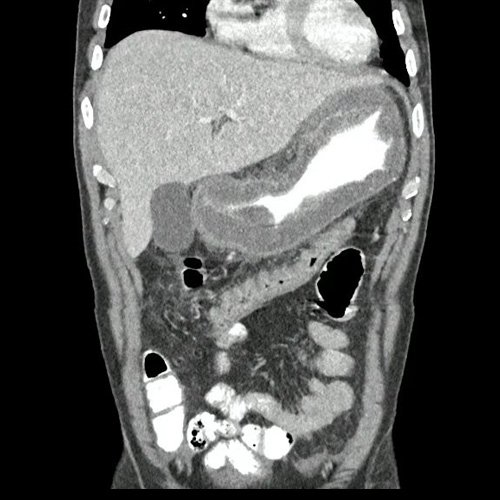
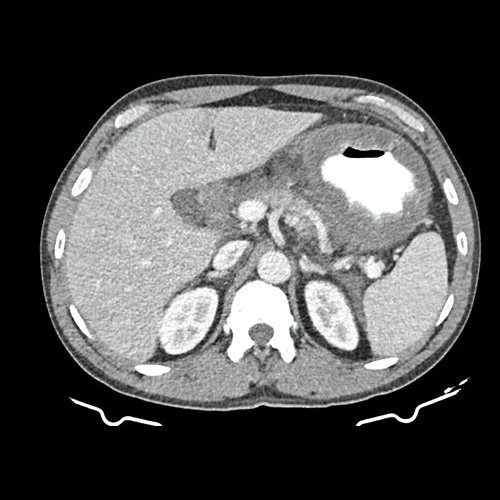
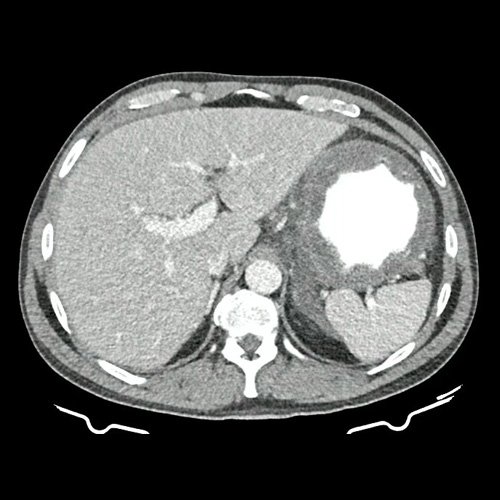
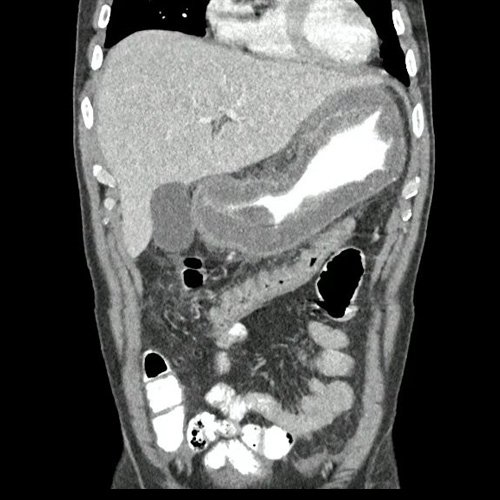
- TAC de abdomen y pelvis con doble contraste (Día 1): Contamos con TC previa del día 15-12-2022. Se visualiza marcado engrosamiento parietal regular del estómago, con realce de la mucosa. La pared mide 2cm de espesor. El esófago y el bulbo duodenal se encuentran respetados. Además se observa engrosamiento de la fascia peritoneal anterior asociado a rarefacción de la grasa adyacente y algunas pequeñas estructuras tortuosas vasculares. Estructuras ganglionares, retro peritoneales. Pre y latero aorticas roticas, mesentéricas superiores, destacándose una en la curvatura mayo gástrico que mide 10 mm en su eje corto. Hallazgos que podrían corresponder a proceso orgánico primario sin poder descartar otras etiologías, se sugiere complementar con metodología directa. Escasa ascitis. Hepatoesplenomegalia homogénea. La vía biliar intra y extrahepática es de calibre conservado. La vesícula biliar es de forma, tamaño y situación normales, sin imágenes que sugieran la presencia de litiasis. Tener en cuenta que este método puede pasar por alto litiasis colesterínicas. El eje esplenoportal es de calibre y trayecto conservado, permeable. El páncreas es de características normales. El conducto de Wirsung es de calibre conservado, sin efectos de masa. Las glándulas adrenales son normales. Ambos riñones son de forma, tamaño y situación habituales. Concentran y eliminan normalmente la sustancia de contraste, sin evidencia de alteraciones calicopiélicas ni ureterales. La aorta abdominal así como también las arterias ilíacas primitivas, internas, externas y femorales, son de calibre y trayecto conservados. La vena cava inferior así como también las venas ilíacas primitivas, internas, externas y femorales, son de calibre y trayecto conservados. Vejiga de paredes finas y regulares sin lesiones focales. No se observan alteraciones a nivel de los tejidos blandos que componen la pared abdomino-pelviana. No se identifican lesiones liticas o blasticas en las estructuras óseas evaluadas. pendiente informe definitivo.
- GeneXPert de líquido ascítico (Día 1): pendiente.
- Hemocultivos (Día 1): Streptococcus pyogenes. Pendiente sensibilidad.
- Troponina T ultrasensible (Día 2): 55.95 pg/ml.
- Troponina T ultrasensible (Día 2): 48.83 pg/ml.
- Pro-BNP (Día 2): 12.288 pg/ml.
- Ecocardiograma doppler (Día 2): Ventrículo izquierdo de dimensiones normales. Espesores normales. Hipomotilidad septal, anterior e inferior, en segmentos basales y medios. Hipercontractilidad lateroposterior por inotrópicos. Función sistólica del VI levemente deprimida. Raíz de aorta normal. Aurícula izquierda normal. Válvulas normales. Cámaras derechas normales. Función del VD conservada. Pericardio sin derrame. Vena cava inferior normal, 18 mm. Mitral: laminar. Patrón de lleno seudonormal, relación E/e 11. Dificultosa evaluación por taquicardia. Sin reflujo valvular. Aórtica: flujo laminar normal. Sin reflujo. Pulmonar: flujo laminar normal. Sin reflujo. Tricuspídeo: flujo laminar normal. Sin reflujo. Conclusión: disfunción sistólica por alteraciones segmentarias.
- Cultivo de líquido ascitico (Día 2): en proceso.
- Cultivo de líquido abdominal (Día 2): reincube.
- GeneXpert en líquido abdominal (Día 2): pendiente.
- Cultivo de líquido abdominal para micobacterias (Día 3): en proceso.
- Antigeno serico para criptococo (Dia 2): negativo.
- Serologías VHB, VHC (Día 4): no reactivo.
Exámenes previos:
- Carga viral y CD4 (Enero 2025): CV 14700 CD4 22 (última dispensa en Enero 2025).
Evolución: Ingresa por abdomen agudo asociado a síndrome febril. Se realiza tomografía de abdomen con evidencia de engrosamiento parietal a nivel gástrico y escasa ascitis, por lo que Servicio de Cirugía General descarta conducta activa de urgencia y se inicia antibioticoterapia empírica con ampicilina-sulbactam y ornidazol previa toma de hemocultivos. Además, se solicita evaluación a Servicio de Gastroenterología, quienes descartan realización de videoendoscopia digestiva alta por gravedad del cuadro.
En el día de ingreso evoluciona con intenso dolor abdominal, taquicardia (FC 170) y registros hipotensivos, ante la presencia de shock séptico se decide su pase a Unida de Terapia Intensiva y se rota antibioticoterapia empírica a vancomicina y piperacilina-tazobactam. Se realiza paracentesis diagnóstica con evidencia de piocitos y pus franca por lo que el servicio de Cirugía General realiza laparotomía exploratoria con lavaje de cavidad abdominal, sin evidencia de perforaciones.
Requirió vasoactivos a altas dosis por 72 horas, presentó como complicaciones:
- Insuficiencia cardíaca aguda con disfunción sistólica asociada a trastornos en el electrocardiograma en cara anterolateral, se realizó prueba de dobutamina sin éxito, ante signos de congestión sistémica (VCI: 26 mm) realizó furosemida para balance negativo. Presentando mejoría hacia el día, con normalización del electrocardiograma y mejoría de parámetros ecocardiográficos.
- Falla renal aguda inicialmente no oligúrica. Presenta progresión de la misma con requerimiento de vinculación a hemodiálisis al día de internación.
- Aislamiento en hemocultivos de Streptococcus pyogenes por lo que se encuentra bajo antibioticoterapia dirigida con Ceftriaxona.
Pendientes:
- Cultivos.
- GeneXpert de líquido ascítico.
- Reinicio de TARV. Nueva CV y CD4.
- Eventual VEDA.
En la siguiente discusión presentamos el caso clínico de un: “Paciente que convive con HIV con abdomen agudo, engrosamiento parietal difuso del estómago y shock séptico”.
El estómago es parte del tubo digestivo, se extiende desde el esófago hasta el píloro. Está compuesto por cuatro estratos: mucosa, submucosa, muscular propia y serosa. El grosor parietal normal del estómago por tomografía es de 10 mm y de 5 mm cuando está distendido.
Dentro de las patologías que provocan engrosamiento parietal gástrico están las causas tumorales entre las que destacan:
El adenocarcinoma gástrico, siendo el más frecuente. Se origina en la mucosa, está relacionado con Helicobacter Pylori. Su forma de presentación es inespecífica: pérdida de peso, disfagia, dispepsia, dolor abdominal, saciedad precoz, hematemesis. El patrón tomográfico: puede corresponder a una lesión polipoide, áreas focales de engrosamiento mural o generalizado y/o linitis plástica. El engrosamiento > 1.5 cm es altamente sugestivo de malignidad.
El linfoma gástrico, es el linfoma extraganglionar más frecuente, suele ser No Hodgkin tipo células B o tipo MALT (linfoma extranodal de la zona marginal asociado a mucosas) que tiene mejor pronóstico. En su presentación clínica aparecen: síntomas inespecíficos, epigastralgia, anorexia, pérdida de peso, náuseas o vómitos, sangrado gastrointestinal oculto, saciedad precoz. Puede tener síntomas B en un 12% de los pacientes. La duración de los síntomas hasta el diagnóstico es variable, desde días hasta años. En la tomografía: puede verse como distintos patrones como infiltrativo con pliegues engrosados de manera local o difusa, ulcerativo, polipoideo, nodular, y típicamente: engrosamiento marcado de 2-4 cm que infiltra la submucosa, suele tener adenomegalias retroperitoneales y locales.
Y por último el tumor de GIST, poco frecuente, que se visualiza como masa sólida en tomografía y/o endoscopia. Otras entidades que generan engrosamiento parietal gástrico, de diferente etiología y pronóstico son:
La enfermedad de Ménétrier, enfermedad inflamatoria, que puede predisponer al cáncer, tiene síntomas inespecíficos y en la analítica cursa con hipoalbuminemia. En la tomografía: suele observarse engrosamiento de los pliegues gástricos, del fundus y cuerpo más acentuado en curvatura mayor.
Y por último, la gastritis flemonosa, una infección bacteriana aguda, rara y de rápida progresión con alta mortalidad que afecta principalmente la submucosa. En la literatura médica solo hay reportes de casos. La fisiopatología no está esclarecida, los posibles mecanismos incluyen la propagación por vía hematógena o la invasión directa a través de una lesión de la pared del estómago. El principal agente etiológico (70%) es el Streptococcus Pyogenes. Los factores de riesgo predisponentes son: lesión en la mucosa, aclorhidria, gastritis, consumo de alcohol, neoplasias, procedimientos invasivos, inmunosupresión, diabetes, entre otros. Su presentación clínica es aguda con dolor epigástrico intenso, de inicio abrupto y rápida evolución, vómitos (los purulentos son patognomónicos pero infrecuentes), fiebre, y evoluciona al shock séptico rápidamente. En la tomografía: se visualiza engrosamiento difuso gástrico con realce mucoso. El tratamiento antibiótico oportuno y dirigido suele ser suficiente para su buena evolución pero en algunos casos más severos se requiere de intervención quirúrgica con gastrectomía.
El estudio endoscópico en todos estos casos es fundamental para valorar las características de la mucosa y la toma de muestra para análisis histopatológico.
El Streptococcus Pyogenes es un patógeno de altísima virulencia aun siendo sensible a la penicilina y puede generar desde cuadros leves a cuadros severos como bacteriemias, el síndrome de shock tóxico y la fascitis necrotizante. La mortalidad en adultos en los cuadros severos abarca desde el 24% al 36%.
La sepsis es una complicación grave que puede llevar al shock y la falla multiorgánica. En este caso el paciente evoluciona con parámetros clínicos (taquicardia, hipotensión, insuficiencia cardiaca) y analíticos (leucopenia, plaquetopenia, falla renal, aumento de la bilirrubina, elevación de los reactantes de fase aguda) de sepsis. La lesión renal aguda es una de las complicaciones más frecuentes en el shock séptico y carga con una alta morbi-mortalidad. Durante su evolución se realiza un sedimento especializado que informa cilindros leucocitarios, granulosos, leucocitos y hematíes dismórficos, interpretando los mismos como secundarios al compromiso glomerular y tubular, y por progresión de la injuria renal se vincula a hemodiálisis. Dentro de la fisiopatología propuesta de la sepsis además de los mecanismos hemodinámicos, existe una respuesta inmune desregulada, con activación de la cascada inflamatoria, disfunción celular y consiguiente daño en las células tubulares, glomerulares, endoteliales y del epitelio de la cápsula de Bowman. En este caso en particular, no debemos dejar de considerar el propio daño renal por HIV, la glomerulonefritis postinfecciosa, la nefrotoxicidad por drogas, entre otros. La evolución del paciente determinará la necesidad de ampliar el estudio de la misma y plantear eventualmente una biopsia renal.
Bibliografía.
- Cautures, E., Chiocca, O. E., Orellano, M. A., Ibarzabal, J. I., Pendino, J. C., & Bettini, L. R. (2025). Phlegmonous gastritis in a patient with chemotherapy-induced neutropenia. Medicina (Buenos Aires), 85 (1).
- DeCino, A., González Martínez, J. L., & Wright, R. (2021). Phlegmonous gastritis: A case report of successful early antibiotic treatment. Cureus, 13(2), e13359. https://doi.org/10.7759/cureus.13359
- Fernández, J., & López, R. (2014). Enfermedad de Menetrier: Un desafío diagnóstico y terapéutico. Revista de Gastroenterología de México, 79(3), 170–176. https://scielo.isciii.es/scielo.php?pid=S1130-01082014000600009&script=sci_arttext&tlng=es
- Gaillard, F., Elfeky, M., Iqbal, S., et al. (2022, July 8). Gastric lymphoma [Reference article]. Radiopaedia. https://doi.org/10.53347/rID-1373
- Gómez, L., & Pérez, A. (2023). Diagnóstico diferencial del engrosamiento parietal gástrico. Revista Médica Argentina, 43(1), 34–42. https://www.sciencedirect.com/science/article/pii/S0753332223009745
- Ishioka, M., Watanabe, N., Sawaguchi, M., et al. (2018). Phlegmonous gastritis: Report of three cases with clinical and imaging characteristics. Internal Medicine, 57(15), 2185–2188. https://doi.org/10.2169/internalmedicine.0707-17
- Kakimoto, S., Harada, Y., & Shimizu, T. (2023). Phlegmonous gastritis. CMAJ, 195(35), E1181. https://doi.org/10.1503/cmaj.230767
- López, M., & Rodríguez, F. (2019). El choque séptico y la insuficiencia renal aguda asociada a sepsis. Nefrología Clínica, 45(6), 255–261. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6920048/
- Martínez, P., & Sánchez, V. (2023). Insuficiencia renal aguda asociada a sepsis: Fisiopatología y tratamiento. Revista Internacional de Medicina Interna, 12(5), 355–365. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9960985/
- Nefrología al Día. (2023). Insuficiencia renal aguda. https://nefrologiaaldia.org/es-articulo-insuficiencia-renal-aguda-317
- Sociedad Argentina de Infectología (SADI). (2023, 28 de julio). S. pyogenes [Documento informativo]. https://www.sadi.org.ar/publicaciones/1638-s-pyogenes
- Santamarina, M., et al. (2009). Rol de la TC multicorte en las hernias diafragmáticas: Ensayo iconográfico. Revista Argentina de Radiología, 73(4), 243–250. https://www.scielo.org.ar/scielo.php?pid=S1852-99922009000400006&script=sci_arttext
- Suárez Silva, C., Saiz Abad, B., Santos Hernández, M., et al (2022). Engrosamiento parietal gástrico, ¿en qué deberíamos pensar? 36.º Congreso Nacional de la Sociedad Española de Radiología Médica (SERAM), Málaga, España.
- UpToDate. (2023). Evaluation and management of suspected sepsis and septic shock in adults. https://www.uptodate.com/contents/evaluation-and-management-of-suspected-sepsis-and-septic-shock-in-adults?search=falla%20renal%20en%20sepsis&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1#H784619429
- UpToDate. (2023). Kidney disease in patients with HIV. https://www.uptodate.com/contents/kidney-disease-in-patients-with-hiv
- Wang, H., Zhang, Y., & Liu, J. (2023). Biomarkers en el choque séptico: diagnóstico y pronóstico. PLoS One, 18(3), e0298302. https://doi.org/10.1371/journal.pone.0298302
No hay información de la evolución.